糖尿病の治療法は?内服薬・注射・生活改善を徹底解説
ホーム > ブログ


日本赤十字社医療センター、虎の門病院で産婦人科医として臨床経験を積む。「忙しく頑張っている人がもっと気楽に相談できる場所を作りたい」との想いを胸に、2024年11月、オンライン診療専門のシンクヘルスクリニックを開院。
内科、皮膚科、医療用漢方、婦人科など、受診者の悩みに幅広く対応。心のケアも大切に、一人ひとりが安心して自分の体と向き合えるようサポートしている。
目次
1 糖尿病の治療はどのように進めるのか
1.1 まずは生活習慣の見直しから始まる
1.2 数値の変化に応じて治療法が検討される
2 生活改善で血糖を管理するには?
2.1 食事内容の見直しが血糖管理のカギ
2.2 運動習慣のない人でも始められる方法
3 薬による治療はどんなときに必要?
3.1 生活習慣だけで効果が出ないときの選択肢
3.2 薬の治療も段階的に調整される
4 インスリン注射 ≠ 重症
4.1 注射は“最後の手段”ではない
4.2 最新の注射器は痛みが少なく、使いやすい
5 治療を続けるための工夫と支え
5.1 「効果が見える」ことでやる気が継続する
5.2 医師や専門職との連携が重要
6 まとめ
「血糖値が高い」「糖尿病」と指摘され、何から始めればいいのか分からない――そんな不安を感じていませんか?
「生活を見直すようにと言われても、何をどう変えたらいいのか分からない」
「薬や注射は自分にも必要なのだろうか」
と、戸惑う方も多いはずです。
糖尿病治療は一人ひとりの状態に合わせて、生活改善や薬、インスリン注射などを組み合わせながら進めていくのが基本です。
この記事では、治療の全体像や取り組み方、治療を無理なく続ける工夫まで、やさしく丁寧に解説します。
自分に合った方法を見つけるヒントとして、ぜひ最後までご覧ください。
| 糖尿病の治療はどのように進めるのか
糖尿病と診断されても、すぐに薬や注射を始めるとは限りません。
治療はあなたの状態に合わせて段階的に進められます。
| まずは生活習慣の見直しから始まる

多くの場合、治療の第一歩は食事や運動など、生活の見直しから始まります。
特に2型糖尿病では、初期の段階で生活を整えるだけでも血糖値は改善することがあります。
医師から「まずは生活習慣を変えてみましょう」と言われた方も多いでしょう。これは軽視されているわけではなく、根本的な治療としてとても大切なステップです。
| 数値の変化に応じて治療法が検討される
生活改善の効果を見ながら、必要に応じて薬や注射など次のステップが検討されます。
HbA1cや血糖値、体調などを総合的に判断し、医師と相談しながら治療法を決めていく形です。
| 生活改善で血糖を管理するには?
「生活習慣の見直し」と言われても、具体的に何をすればよいのか分からない方も多いと思います。
ここでは、すぐに始められる実践的なポイントを紹介します。
| 食事内容の見直しが血糖管理のカギ

極端な食事制限は不要です。むしろ3食バランスよく摂取することが重要です。
糖尿病の食事療法というと「食事制限が大変そう」と感じる方も多いですが、まずは飲み物を見直すことから始めるのもおすすめです。
たとえば、清涼飲料水や缶コーヒー、スポーツドリンクには、想像以上に多くの糖分が含まれています。
・加糖の缶コーヒー(1本)には約20g
・スポーツドリンク(500mL)には約30g
といった具合です。これらを毎日飲んでいると、知らないうちに1日100g近い糖分を摂取していることもあります。
このジュースを「水」や「無糖のお茶」に置き換えるだけで、食後血糖値の急上昇を防ぎ、インスリンの分泌負担を軽減し、カロリー摂取量が1日あたり200〜300kcal減るといった効果が期待できます。
これは、1か月で約1kgの体重減少につながる程度のエネルギー削減です。
特に外出先での「つい甘い飲み物を買ってしまう」習慣を減らすだけでも、血糖コントロールが改善するケースがあります。
「食事を変えるのは大変だけど、飲み物を変えるならできそう」という小さな一歩が、長期的には大きな成果につながります。
他には、
・野菜を先に食べる
・揚げ物やこってりした料理を控える
・間食(甘いものやデザート)を減らす
など、外食中心の生活の方でも、「選び方」を少し意識するだけで、血糖の変動を抑えることができます。
| 運動習慣のない人でも始められる方法
特別な道具やジム通いをしなくても大丈夫です。日常の中で“少しだけ体を動かす”意識が効果を生みます。
通勤時に1駅分多く歩く(約15〜20分)
食後血糖値の上昇を抑え、1回で約80〜100kcalを消費します。
週5日続けると、1か月で体脂肪約0.3〜0.5kg分のエネルギー消費になります。
昼休みに15分の散歩を取り入れる
血糖値のピークを下げ、午後の眠気や集中力低下の予防にも有効です。
自宅でスクワットやストレッチをする(5〜10分)
太ももやお腹の筋肉を動かすことで筋肉内での糖の取り込みが促進され、インスリンの効きがよくなります。
階段を使うようにする
1日5分の昇降で、1か月あたり約1000kcal(ジョギング約2時間分)に相当します。
食後1時間以内の軽い運動は特に効果的です。たとえば「食後10分〜15分のウォーキング」で、食後血糖の上昇幅を約20〜30mg/dL抑えるという報告もあります。
継続が大切なので、無理のないペースを意識しましょう。「できる日だけ」「5分だけ」でも、積み重ねが将来の血糖値改善につながります。
| 薬による治療はどんなときに必要?
生活改善だけで血糖値の改善が難しい場合、薬によるサポートが検討されます。
| 生活習慣だけで効果が出ないときの選択肢
HbA1cが7%以上など高血糖が続く状態では、薬を使って管理する方が合併症予防につながります。
薬は体を守るための選択肢の一つであり、「失敗」や「重症」というわけではありません。
| 薬の治療も段階的に調整される
薬は一度始めたら一生続けなければならない、というわけではありません。血糖値の改善状況によって減量や中止も可能です。
定期的に医師と相談しながら、無理のない形で続けることが大切です。
| インスリン注射 ≠ 重症
「注射になったら終わり」と思われがちですが、それは誤解です。
インスリン注射もまた、体を守るための大切な治療の一つです。
| 注射は“最後の手段”ではない
インスリンは本来、体内で作られるホルモンです。それが不足した状態を補うのが注射の役割です。
体調や血糖値の状況によっては、短期間だけ使用するケースもあります。
「一生打ち続けるもの」と決めつけず、「今の自分に必要なサポート」として前向きにとらえることが大切です。
| 最新の注射器は痛みが少なく、使いやすい
現在のインスリン注射器はペン型で、非常に細い針を使用しており、痛みもほとんど感じません。
慣れれば数十秒で終わるため、仕事や外出先でもストレスなく使用できます。
医療スタッフによるサポートもあるので、不安な方でも安心して始められます。
| 治療を続けるための工夫と支え
糖尿病治療は「継続」が最も大切なキーワードです。
治療を前向きに続けるための工夫や支援体制について紹介します。
| 「効果が見える」ことでやる気が継続する
血糖値の変化を自分で確認できる「自己血糖測定」や「持続血糖モニター(CGM)」は、治療のモチベーション維持に効果的です。
食事や運動によってどのように血糖が動くかを“見える化”することで、「やってよかった」という実感が得られやすくなります。
ただし、保険診療上はインスリンなどの注射製剤を使用している方でないと処方は難しいため、注射製剤を使用していない方は自費で購入していただく必要がございます。
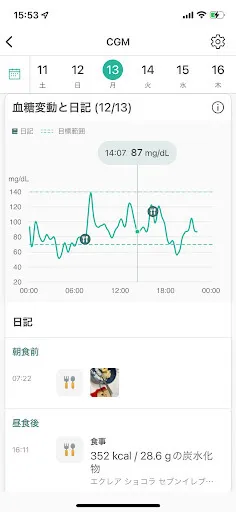
※使用画像:シンクヘルスアプリ 日々の食事や血糖値の記録を簡単に!
| 医師や専門職との連携が重要
糖尿病は一人で向き合う必要はありません。
医師や管理栄養士、看護師、薬剤師など、多職種のサポートを受けながら、継続的に取り組むことができます。
・薬が不安→薬剤師に相談
・疲れてしまった→医師に気持ちを打ち明ける
小さな不安やつまずきこそ、共有することで解決に近づきます。
| まとめ
糖尿病治療は、あなたの状態に合わせて「生活改善→薬→注射」と段階的に進んでいく柔軟な治療です。
注射や薬は“怖いもの”ではなく、血糖を安定させ体を守る大切なパートナーです。
そして、治療を続けるための工夫や支援体制も充実しています。一人で悩まず、医療チームとともに自分に合った方法を見つけていきましょう。
「何から始めていいか分からない」と感じた今が、まさに第一歩を踏み出すチャンスです。
ぜひ、かかりつけ医や専門クリニックに相談してみてください。
参考文献
日本糖尿病学会 編・著. 「糖尿病治療ガイド2024-2025」. 南江堂
厚生労働省
健康づくりサポートネット 糖尿病
国立国際医療研究センター糖尿病情報センター 2型糖尿病の治療
国立長寿医療研究センター SGLT2阻害薬のメリット・デメリット




